Source: Association chiropratique canadienne.
Blogue d’octobre 2024
Voyager peut être une formidable aventure, mais les déplacements s’accompagnent de défis pour le corps. Marcher d’un terminal à l’autre, rester assis pendant de longues périodes ou soulever des bagages lourds peuvent causer de la fatigue musculaire et des raideurs articulaires. Votre chiropraticien vous propose des exercices pour optimiser votre confort de l’arrivée à l’aéroport jusqu’à votre destination.
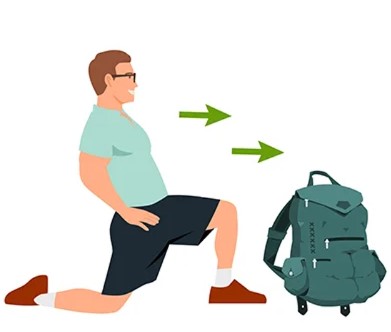
1. Étirer les fléchisseurs de la hanche avant une longue marche dans le terminal. Dans un endroit dégagé, tenez-vous droit, les bras le long du corps. Placez les mains sur les hanches. Faites un pas en avant avec le pied droit. Abaissez votre genou droit en le pliant à un angle de 90 degrés. En gardant la jambe gauche tendue, vous devriez sentir un étirement dans la hanche gauche. Maintenez la position de 20 à 30 secondes, puis changez de jambe.
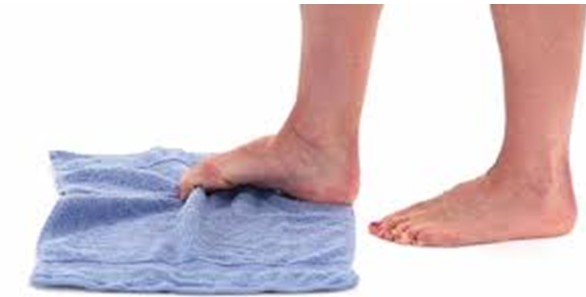
Conseil chiropratique : même si vous portez des chaussures de course, faire de plus petits pas peut réduire la force exercée sur les talons, les pieds, les jambes et le dos.
2. Se préparer à soulever ses bagages pour les placer dans le compartiment supérieur en étirant le haut du dos. Placez-vous debout, les pieds écartés à la largeur des épaules. Entrelacez les doigts derrière la tête et ramenez légèrement les coudes vers l’arrière, en ouvrant la poitrine. Inspirez profondément et, en expirant, arrondissez doucement le haut de votre dos, en soulevant la poitrine vers le plafond. Maintenez la position de 20 à 30 secondes. Vous devriez sentir la tension se relâcher dans le haut du dos. Rappel! Si vous portez un sac en bandoulière, n’oubliez pas de le changer de côté pendant vos déplacements afin de répartir la charge entre vos épaules gauche et droite.

3. Étirer le cou après une sieste dans l’avion . Asseyez-vous bien droit sur votre siège et inclinez lentement la tête vers la droite, en rapprochant l’oreille de l’épaule. Pressez légèrement la tête avec la main droite pour rapprocher l’oreille de l’épaule et ainsi accentuer l’étirement. Prenez de longues et profondes inspirations tout en maintenant la position de 20 à 30 secondes, puis passez au côté gauche. Veillez à garder les épaules détendues pendant toute la durée de l’étirement.

4. Étirer le bas du dos après un long vol ou une escale. Asseyez-vous sur le bord de votre siège, les pieds à plat sur le sol. Placez une cheville sur le genou opposé, en formant un quatre avec vos jambes. Penchez-vous doucement vers l’avant, en gardant le dos droit, jusqu’à ce que vous sentiez un étirement dans le bas du dos et les hanches. Maintenez la position de 20 à 30 secondes, puis changez de côté.

5. Étirer tout le dos dans une file d’attente. Placez-vous debout, les pieds écartés à la largeur des épaules. Levez les bras au-dessus de la tête et entrelacez les doigts. Penchez-vous lentement vers un côté, en étirant tout le côté du corps. Maintenez la position de 20 à 30 secondes, puis changez de côté. Enfin, penchez-vous vers l’avant en essayant de toucher vos orteils et redressez-vous en déroulant le dos, une vertèbre à la fois.

Conseil chiropratique : des études recommandent de se lever et de bouger toutes les heures pour réduire les raideurs et les douleurs musculaires courantes. Lorsque les conditions sont favorables, levez-vous et bougez pendant quelques minutes!
Vous êtes enfin arrivé! En intégrant ces simples étirements à votre routine de voyage, vous pouvez contribuer à prévenir les douleurs qui accompagnent les longs déplacements, que vous partiez vers la destination de vos rêves ou que vous rentriez chez vous, dans le confort de votre foyer. Quelques étirements peuvent grandement contribuer à votre confort et vous permettre de profiter pleinement de votre voyage.onnel de la santé pour qu’il évalue la situation. Une commotion ne doit jamais être prise à la légère : elle nécessite des soins.